Cấp cứu sốc phản vệ – Tại sao bị sốc phản vệ?
Sốc phản vệ là một phản ứng cấp tính tổng quát, là một tình trạng nghiêm trọng phải được quản lý và điều trị ngay lập tức, nếu không có thể đe dọa đến tính mạng. Những người cần hỗ trợ hô hấp, truyền epinephrine, Glucagon, phải được đưa vào ICU.
Sốc phản vệ được xếp vào một trong những cấp cứu y tế, nếu không được cấp cứu kịp thời người bệnh có thể tử vong. Đây là phản ứng tiềm ẩn xảy ra khi cơ thể bị dị ứng thức ăn, côn trùng cắn hay sau khi tiêm chích,… Để phòng tránh điều xấu nhất xảy ra, bạn phải nắm rõ nguyên nhân, dấu hiệu và cách xử trí cấp cứu sốc phản vệ đúng cách để tránh nguy hiểm đến tính mạng. tính mạng bệnh nhân.
Tìm hiểu chung về sốc phản vệ
Sốc phản vệ là gì?
Sốc phản vệ trong tiếng Anh là anaphylaxis – dùng để chỉ phản ứng nghiêm trọng xảy ra do nguyên nhân dị ứng, đe dọa tính mạng người bệnh. Hiện tượng này xảy ra rất nhanh, trong khoảng vài giây, chậm nhất là vài phút sau khi tiếp xúc với dị nguyên.
Hệ thống miễn dịch khi xảy ra sốc phản vệ sẽ giải phóng các hóa chất trung gian, và lúc này cơ thể bạn rơi vào trạng thái sốc phản vệ. Sốc phản vệ có nhiều triệu chứng khác nhau, bao gồm: khó thở, đầy hơi hoặc co thắt phế quản, tụt huyết áp, phát ban da, mạch yếu, nhanh, nôn mửa,…
Sốc phản vệ có thể đến từ nhiều nguyên nhân khác nhau tùy thuộc vào hoàn cảnh của từng bệnh nhân. Nếu gặp những tình huống nguy cấp trên, hãy tiến hành xử trí cấp cứu sốc phản vệ đúng cách hoặc đưa người bệnh đến cơ sở y tế gần nhất để được xử trí thích hợp, hạn chế thấp nhất nguy cơ tử vong.
Xem thêm Viêm bàng quang có tự khỏi không? Cách điều trị viêm bàng quang
Triệu chứng sốc phản vệ
Thông thường, các triệu chứng phản vệ thường xảy ra trong vòng vài phút sau khi tiếp xúc với chất kích ứng. Nhưng cũng có trường hợp sốc phản vệ kéo dài đến nửa tiếng hoặc lâu hơn. Những dấu hiệu đầu tiên xuất hiện sẽ có các triệu chứng gần giống như triệu chứng dị ứng, điển hình là phát ban trên da hoặc chảy nước mũi.
Ngoài ra, người bệnh còn có thể kèm theo nhiều triệu chứng khác như:
- Ho khan, thở khò khè, khó thở hoặc thở gấp kèm theo đánh trống ngực
- Đau, ngứa hoặc tức ngực
- Chóng mặt hoặc ngất xỉu
- Triệu chứng da liễu: phát ban, ngứa, sưng hoặc đỏ ở vùng da
- Hắt hơi, sổ mũi, nghẹt mũi
- Sưng môi hoặc lưỡi
- Sưng, ngứa họng, khản tiếng, khô họng, đau họng
- Bệnh tiêu chảy
- ném lên
- chuột rút…
Các bài viết chủ đề sức khỏe liên quan tại đây
Nguyên nhân nào gây ra sốc phản vệ?
Như vừa đề cập, một trong những nguyên nhân điển hình của sốc phản vệ là do cơ thể thường xuyên tiếp xúc với chất lạ (dị nguyên) nên cơ thể sẽ sinh ra kháng thể để chống lại chúng. Trong hầu hết các trường hợp, cơ thể không phản ứng với các kháng thể được giải phóng để tiêu diệt kháng nguyên. Tuy nhiên, sốc phản vệ xảy ra khi hệ thống miễn dịch phản ứng thái quá, dẫn đến phản ứng dị ứng toàn thân.
Dị nguyên điển hình nhất là thức ăn cho trẻ em và thuốc điều trị bệnh cho người lớn. Một số thực phẩm có khả năng gây sốc phản vệ như đậu phộng, cá, sữa, trứng, đậu nành, lúa mì, các loại hạt,… Tuy nhiên, một số loại thuốc lại có khả năng kích hoạt như Penicillin, thuốc giãn cơ, Aspirin, Ibuprofen, non-steroid. thuốc chống viêm, chống động kinh,…
Ngoài ra, sốc phản vệ còn có thể khởi phát bởi một số nguyên nhân khác nhưng không phổ biến như: phấn hoa cỏ, vết đốt hoặc vết côn trùng cắn, cao su, nhựa mủ,… Một số trường hợp còn có thể gây ra phản ứng tổng hợp của phản vệ. những thứ khác nhau như:
- Khuấy mủ và ăn đu đủ, hạt dẻ hoặc kiwi
- Hít phải phấn hoa và ăn chuối hoặc dưa
- Hít thở phấn hoa trắng và ăn táo, khoai tây sống, cà rốt hoặc cần tây
- Hít phấn hoa cây ngải và ăn cọ, đậu phộng, táo hoặc kiwi
Sốc phản vệ có nguy hiểm không?
Câu trả lời cho câu hỏi sốc phản vệ có nguy hiểm không và rất nguy hiểm nếu người bệnh chủ quan vì có thể đe dọa đến tính mạng. Trên thực tế, sốc xuất hiện càng sớm thì mức độ nguy hiểm càng nghiêm trọng và tỷ lệ tử vong càng cao.
Diễn biến của sốc phản vệ được chia thành 3 mức độ nhẹ, trung bình và nặng. Ở mức độ nhẹ, người bệnh sẽ có cảm giác đau đầu, chóng mặt và sợ hãi. Một số trường hợp còn nổi mẩn da, nổi mề đay, buồn nôn, tê bì chân tay, khó thở, co thắt dạ dày,… Triệu chứng này sẽ tăng lên khi ở mức độ nặng và nghiêm trọng. Đặc biệt ở mức độ nặng, sau khi tiếp xúc với dị nguyên, người bệnh có thể hôn mê, ngạt thở, da tím tái, co giật, không đo được huyết áp, thậm chí tử vong sau vài phút, có trường hợp tử vong sau vài giờ.
Làm cách nào để nhận biết bệnh nhân bị sốc phản vệ?
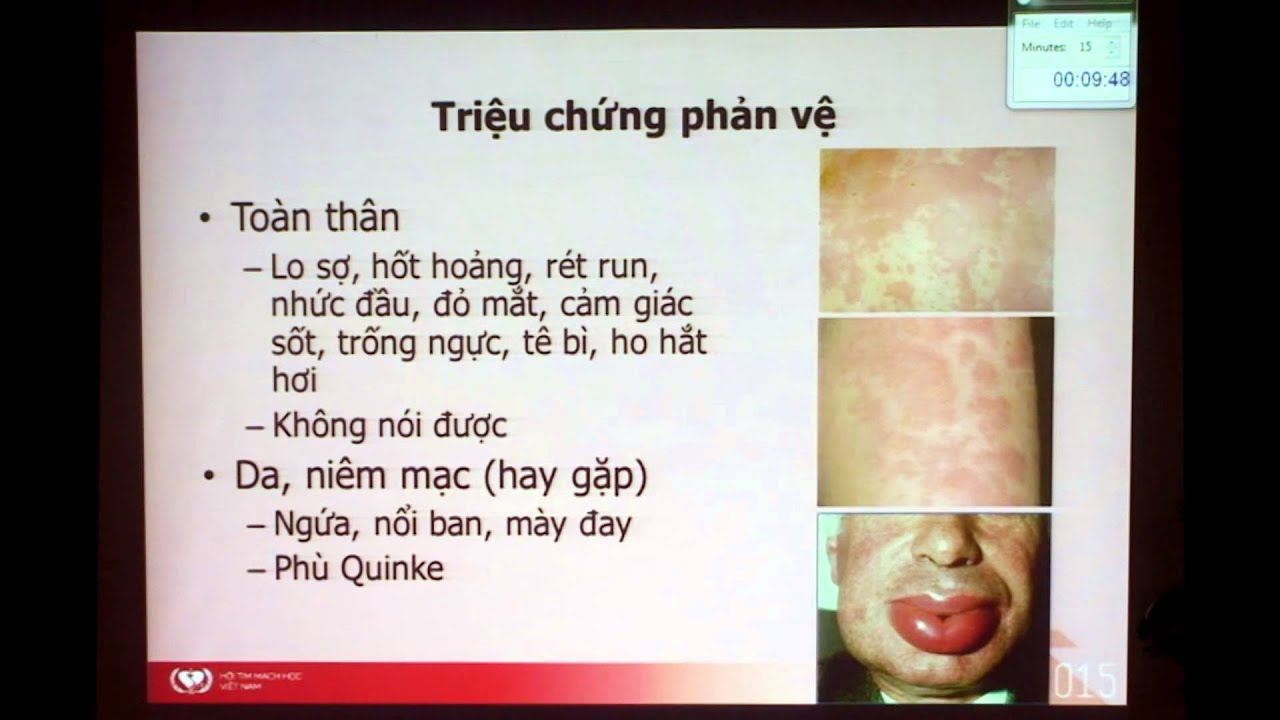
Sốc phản vệ sẽ biểu hiện ở nhiều mức độ khác nhau từ nhẹ đến nặng tùy thuộc vào mức độ tiếp xúc nhiều hay ít của người bệnh. Thời gian xảy ra sốc phản vệ có thể chỉ kéo dài vài giây hoặc chậm hơn là nửa giờ. Số lượng các biến chứng do sau này tỷ lệ thuận với sốc phản vệ. Để xử trí sốc phản vệ hiệu quả, trước tiên bạn phải nắm rõ các triệu chứng của bệnh nhân sốc phản vệ.
Biểu hiện nhẹ
Ở cấp độ này, người bệnh có một hoặc nhiều dấu hiệu sau:
- Cảm thấy chóng mặt, nhức đầu.
- Ngoài da nổi mề đay, mẩn ngứa,…
- Có cảm giác buồn nôn, thậm chí nôn nhiều.
- Khó thở kèm theo những cơn ho.
- Bụng đau từng cơn, quặn thắt, khó chịu.
- Không tự chủ là hành động đi tiểu và đại tiện.
- Cơ thể luôn trong trạng thái mệt mỏi.
- Huyết áp tụt, mạch không ổn định, không rõ.
- Phổi có tiếng ran giống hen phế quản.
- Mức độ biểu hiện trung bình
- Những người bị sốc phản vệ có các triệu chứng vừa phải như:
- Cơ thể mệt mỏi, tê liệt.
- Mề đay xuất hiện ở nhiều nơi trên cơ thể.
- Người bệnh có dấu hiệu co giật, nặng hơn có thể hôn mê.
- Sắc mặt nhợt nhạt, đồng tử giãn ra, môi sẫm màu hơn.
- Tim đập yếu, khó bắt mạch.
- Huyết áp không đo được.
- Hình dạng dày lên và ruột có dấu hiệu chảy máu bên trong cơ thể.
Biểu hiện nghiêm trọng

Đây được coi là mức độ nặng nhất của các triệu chứng ở bệnh nhân sốc phản vệ, bao gồm:
- Đang hôn mê và có lúc không thở được.
- Màu da chuyển sang màu tím sẫm, bệnh nhân bị co giật.
- huyết áp cụ thể là không rõ.
- Ở mức độ này, nếu không được xử lý sốc phản vệ đúng cách, bệnh nhân sẽ tử vong vài phút hoặc vài giờ sau khi xảy ra sốc phản vệ.
Tại sao lại xảy ra hiện tượng sốc phản vệ?
Thông thường, hầu hết các trường hợp sốc phản vệ là do dị nguyên gây dị ứng cho cơ thể. Những lý do phổ biến nhất có thể kể đến như:
- Một ố loại thuốc đặc trị, điển hình là Penicillin.
- Thực phẩm dễ gây dị ứng như: một số loại hạt (hạnh nhân, óc chó, hạt điều, hồ đào,…), lạc, sữa, trứng, vỏ cứng như ốc, sò, nghêu,… và cả lúa mì ở trẻ em.
- Bị kiến lửa hoặc các loại côn trùng khác (ong vò vẽ, ong bắp cày, ong vàng,…).
- Ngoài những trường hợp trên, vẫn có một số yếu tố nhỏ có thể gây sốc phản vệ. Ví dụ như nhựa mủ hoặc mủ thực vật nói chung do chế độ tập luyện hoặc thuốc thường được thầy thuốc sử dụng khi gây mê. Tuy nhiên, những nguyên nhân này không phổ biến và rất hiếm khi gây sốc phản vệ.
- Hơn nữa, mức độ rủi ro xảy ra ở các cá nhân khác nhau sẽ không giống nhau. Một số người chỉ cần hoạt động nhẹ nhàng cũng có thể bị sốc phản vệ.
Tại sao cần cấp cứu người bị sốc phản vệ ngay lập tức?
Dị ứng là tình trạng cơ thể phản ứng khi lần đầu tiên tiếp xúc với một trong các dị nguyên đó. Đây cũng là lúc hệ thống miễn dịch học cách nhận ra kẻ xâm lược bên ngoài.
Sốc phản vệ là một phản ứng dị ứng cấp tính nguy hiểm xảy ra sau vài giây đến vài phút tiếp xúc với dị nguyên. Tùy theo mức độ nhạy cảm của mỗi người mà cơ thể sẽ phản ứng với những dị nguyên nhất định. Sốc phản vệ gây ra những tác động tiêu cực đến toàn bộ cơ thể như hệ miễn dịch, hệ hô hấp, da, hệ tuần hoàn, hệ tiêu hóa, hệ thần kinh trung ương nên các triệu chứng cũng phân bố khắp cơ thể, phổ biến như: Ngứa ngáy. da, sưng môi, hắt hơi, chảy nước mắt, nôn mửa, tiêu chảy,…
Ngoài ra, sốc phản vệ còn gây ra các vấn đề nghiêm trọng khác như:
- Giãn mạch làm giảm tưới máu và cung cấp oxy cho các mô – gây ra các biểu hiện như da, môi, móng tay tím tái, phù mặt và cổ, giảm huyết áp, nhịp tim nhanh… Nguy hiểm hơn có thể xảy ra là trụy tim mạch và tử vong.
- Thể tích tuần hoàn giảm, lượng mạch máu phân bố không đều dễ gây sốc tim.
- Gây giãn mạch chính thứ phát do suy giảm tế bào mast (tế bào miễn dịch hiện diện trong khoảng giữa mô niêm mạc và biểu mô và môi trường bên ngoài, chẳng hạn như trong ruột, phổi, da, xung quanh mạch máu). Qua đó, các chất trung gian histamin, prostaglandin, leukotriene nhanh chóng được giải phóng gây ra các hiện tượng như tăng tính thấm thành mạch, tăng tiết dịch niêm mạc ruột, niêm mạc phế quản, co thắt tiểu phế quản, đường tiêu hóa, giãn cơ trơn thành mạch,…
- Khi rơi vào tình trạng sốc phản vệ, phải nhanh chóng đưa nạn nhân đến cơ sở y tế gần nhất để cấp cứu, tránh những biến chứng khó kiểm soát đe dọa tính mạng người bệnh.
Những yếu tố nào làm tăng nguy cơ bị sốc phản vệ ở người bệnh?
Một số trường hợp người có nguy cơ bị sốc phản vệ cao hơn người bình thường bao gồm:
- Tiền sử sốc phản vệ: Nếu bạn đã từng gặp phải tình trạng này một lần thì có thể sẽ có nguy cơ tái phát cao hơn kèm theo những biểu hiện nặng nề hơn lần đầu.
- Bệnh nhân hen suyễn hoặc dị ứng: những trường hợp liên quan đến 2 loại bệnh lý này sẽ dễ bị sốc phản vệ hơn người bình thường.
- Yếu tố gia đình: Riêng trường hợp bạn bị sốc phản vệ, khả năng cao bạn sẽ bị sốc phản vệ khi gia đình bạn đã có thành viên từng gặp phải tình trạng này.
Quy trình cấp cứu sốc phản vệ đúng kỹ thuật
Nguyên tắc cấp cứu sốc phản vệ
Nguyên tắc cấp cứu sốc phản vệ là nhanh, chính xác và linh hoạt. Thực hiện xử lý các tình huống mạch tại hiện trường để đảm bảo duy trì ổn định đường thở, tuần hoàn và hô hấp,… sau đó tiến hành vận chuyển người bệnh.
Nhanh chóng xác định dị nguyên dẫn đến sốc phản vệ để tránh xa người đó như thuốc uống, thuốc bôi, thuốc nhỏ; truyền dịch…
Các bước xử trí cấp cứu sốc phản vệ
Sốc phản vệ có thể chia thành 2 giai đoạn: Sơ cứu và đến bệnh viện.
Giai đoạn sơ cứu
Nếu cảm thấy cơ thể rơi vào trạng thái sốc phản vệ nghiêm trọng, hãy gọi cấp cứu 115 ngay lập tức. Sau đó thực hiện các bước sơ cứu sốc phản vệ sau đây:
Để nạn nhân ở tư thế thoải mái, kê cao chân để máu lưu thông đến các cơ quan trọng yếu.
Nếu nạn nhân có sẵn ống tiêm tự động epinephrine (EpiPen), nó có thể được sử dụng ngay khi các biểu hiện đầu tiên xuất hiện. Đừng cố uống thuốc nếu bạn cảm thấy khó thở. Lưu ý rằng ngay cả khi bệnh nhân thấy sức khỏe tốt hơn sau khi sử dụng EpiPen, họ vẫn được đưa đến bệnh viện. Bởi nếu bác sĩ không “khoanh vùng” được dị nguyên, bệnh nhân có thể bị tái phát khi hết thuốc hoặc tiếp tục bị sốc phản vệ lần sau.
Nếu xảy ra sốc phản vệ do côn trùng cắn, hãy loại bỏ vết cắn. Chẳng hạn như ong đốt, người bệnh có thể dễ dàng lấy ngòi ra bằng cách dùng nhíp gắp ra. Sau đó rửa sạch vùng bị đốt bằng xà phòng và nước ấm. Chườm đá lạnh lên vết cắn để giảm đau, giảm sưng. Lưu ý: Không véo hoặc bóp côn trùng đốt trong tay để ngăn nọc độc lan rộng.
Nếu nạn nhân có biểu hiện ngưng thở, hãy thực hiện hô hấp nhân tạo cho đến khi nhân viên cấp cứu đến. Ngoài ra, nếu bạn nhận thấy những biểu hiện này: nổi mề đay, mệt mỏi, chân tay lạnh; da nhợt nhạt, lạnh và thô ráp; mạch yếu, nhanh; Hụt hơi; lú lẫn; mất ý thức nước tiểu đỏ hoặc ít,… cũng là cảnh báo cho nhân viên y tế để cải thiện điều trị.
Giai đoạn đến bệnh viện
Ngay khi người đó được đưa đến khoa cấp cứu, bác sĩ sẽ ngay lập tức tiêm epinephrine vào tĩnh mạch hoặc bên ngoài để giảm mức độ nghiêm trọng của phản ứng dị ứng.
Adrenaline tiêm bắp: Căn cứ vào độ tuổi, bác sĩ cấp cứu sẽ tiêm liều lượng phù hợp. Ở người lớn liều khởi đầu 1/1.000 adrenalin tiêm 0,5 – 1/2 ống 1 mg/1 ml vào mặt trước đùi. Ở trẻ em, liều 0,01 ml/kg đối với trẻ từ 6 – 12 tuổi: tiêm bắp tối đa 0,3 ống tiêm/lần; dưới 6 tuổi: 0,15 ml/lần.
Tiêm nhắc lại sau mỗi 5-15 phút (có thể sớm hơn 5 phút nếu cần) cho đến khi huyết áp trở lại bình thường (người lớn và trẻ em trên 12 tuổi, HA tâm thu > 90 mmHg; trẻ em 1-12 tuổi là > 70 mmHg + (2 tuổi) ; trẻ 1 đến 12 tháng > 70 mmHg).
Tiêm adrenalin tĩnh mạch: Dùng sau 3 mũi tiêm bắp adrenalin (hoặc sau liều tiêm bắp thứ 2) mà tình trạng huyết động không được cải thiện. Sau đó, nên truyền tĩnh mạch adrenaline cho người lớn với liều ban đầu: 0,1 μg/kg/phút (khoảng 0,3 mg/giờ), điều chỉnh tốc độ truyền theo huyết áp, mạch và SpO2 đến liều tối đa 2-4 mg /giờ.
Nếu không có máy truyền dịch có thể thay bằng adrenalin theo liều adrenalin (1 mg/ml) 2 ống + 500 ml dung dịch glucose 5% (dung dịch adrenalin 4μg/ml). Tốc độ truyền với liều adrenaline 0,1 μg/kg/phút theo bảng sau:
Trong trường hợp không có đường truyền tĩnh mạch adrenalin, có thể tiêm dung dịch adrenalin 1/10.000 (pha loãng 1/10) qua ống nội khí quản hoặc màng hình khuyên với liều 0,1 ml/kg/lần, tối đa 5 ml ở người lớn và 3 ml ở những đứa trẻ.
Bác sĩ cũng có thể tiêm tĩnh mạch glucocorticoid và thuốc kháng histamin để giúp giảm viêm đường thở, cải thiện khả năng thở của nạn nhân.
Thuốc chủ vận beta như albuterol cũng có thể được kê đơn để giúp người bệnh thở dễ dàng hơn hoặc bổ sung lượng oxy cần thiết cho cơ thể.
Bất kỳ biến chứng nào do sốc phản vệ cũng được điều trị.
Sốc phản vệ: thời gian cấp cứu tính bằng giây
Cấp cứu sốc phản vệ – Tại sao bị sốc phản vệ?